因为子宫肌瘤而导致子宫被切除的女性在临床中并不少见。
一般人听到“瘤”字
都感觉怵得慌
而有一种瘤
很多女性一生中多多少少都接触过
江湖传言孰真孰假?
子宫肌瘤严不严重?该怎么治?
一次说清!
子宫肌瘤是子宫平滑肌组织增生形成的良性肿瘤,一般常见于30岁~50岁的女性。育龄期女性雌激素分泌旺盛,可以说是子宫肌瘤茁壮生长的“帮凶”。
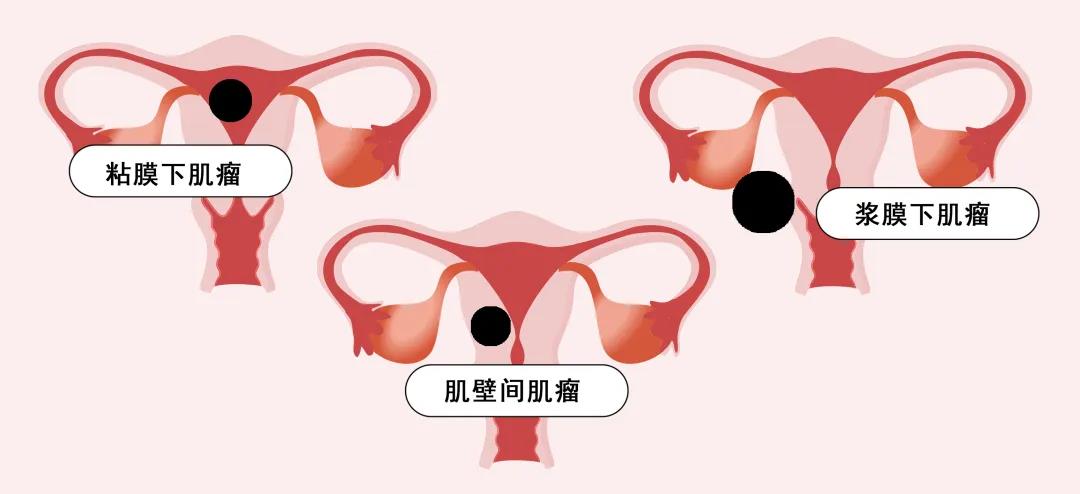
有数据显示,生育年龄的妇女患病率达到25%,平均每4位育龄期女性就有1位有子宫肌瘤。整体发病率达到50%。根据部位不同可划分粘膜下肌瘤,浆膜下肌瘤,肌壁间肌瘤以及一些特殊类型。
粘膜下肌瘤:往子宫腔里面长;
肌壁间肌瘤:长在子宫的肌肉里的;
浆膜下肌瘤:往子宫外生长。
不过大家别慌,子宫肌瘤基本上都是良性的肿瘤,恶变几率非常小,只有0.4-0.8%。
正常的月经周期是28天到30天,月经量30-50ml,月经持续时间3-5天。
子宫肌瘤的患者月经会有改变,经量增多、月经周期缩短,月经时间长。有的患者月经量是以前的两倍甚至更多,出现贫血,脸色苍白、蜡黄,头晕、乏力,这就要引起重视了,需及时就医,查找原因。子宫肌瘤要是位于前壁,可能会引起小便改变,如尿频、憋不住尿。子宫肌瘤位于后壁,可能会造成便秘。要是带蒂的子宫肌瘤,还会引起扭转,造成剧烈腹痛。子宫肌瘤根据位置不同,分为浆膜层、肌壁间、粘膜下。子宫肌瘤有五种变性,玻璃样变、囊性变、红色变性、钙化和癌变。妊娠期的子宫肌瘤会随着孕周增大,肌瘤也随着长大,有的会变性,在妊娠期腹痛,但不必惊慌,抗炎治疗症状会有好转。等妊娠结束后,子宫肌瘤又会慢慢缩小,所以孕期一般不会做子宫肌瘤手术的。
超过半数的“子宫肌瘤”都是“静悄悄”地生长,所以很多女性一般在体检时才查出来,有些人一查就查出了大大小小几十个瘤,甚至几百颗……
以往的观念认为,肌瘤增大使得子宫体积大于孕10周(两个半月)就可切除,但近些年来不再以子宫大小作为手术指征,不要看到肿瘤就切除,大多数良性肿瘤都可以和平共处。
如果子宫肌瘤体积增大而引起各种不适症状,比如:压迫膀胱导致尿频;压迫直肠导致便秘、里急后重(总是感觉有便意但实际没有);凸向子宫内膜、压迫子宫内膜导致月经量过多,甚至贫血……出现这些情况时,子宫肌瘤就需要治疗了。如果药物治疗能够控制者,先予药物治疗;药物治疗不能控制者,考虑手术切除。
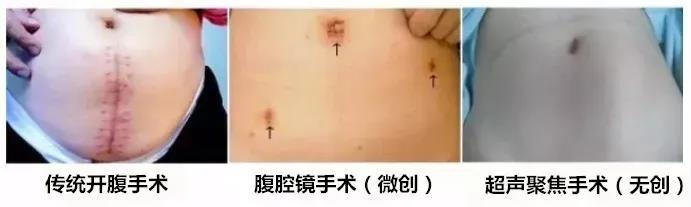
手术方式包括:开腹手术、腹腔镜手术、宫腔镜手术、射频消融、海扶、超声聚焦等。手术是一种破坏性治疗方式,在制定治疗方案前要根据患者的具体病情,充分考虑患者的生育需求。如果患者有生育要求,就需全面评估治疗方案,尽可能保留患者的生育能力。
总之,子宫肌瘤的治疗不以大小论,而以症状分。有症状的肌瘤、响妊娠的肌瘤应考虑切除。
首先,往子宫腔里面长的肌瘤,可能会妨碍受精卵着床,也就是说不一定能顺利怀上。
而且,女性怀孕后,雌孕激素水平升高,而肌瘤有恰巧跟这有关。怀孕可能会导致肌瘤增长加速,从一粒小花生米不断升级成一颗桃子甚至柚子,等长到相当大时就会压迫膀胱,尿频、尿急、尿潴留或尿失禁就找上门了。肌瘤迅速增大,容易引起肌瘤变性,导致腹痛、发热、子宫收缩,引发流产或者早产。另外,有些肌瘤调皮还会跟胎儿争养分,但这取决于肌瘤的位置,有些位置的肌瘤不影响胎儿从胎盘吸收营养。所以,备孕期查出子宫肌瘤,最好去医院看看肌瘤的具体情况,再做决定。
子宫肌瘤有部分人是遗传因素导致的,肌瘤组织对雌激素的高度敏感性是肌瘤发生的重要因素之一,因此真想预防,最好避开以下“雷区”:
长期服用雌激素药物;
不合理的饮食结构,嗜酒、吸烟;
性生活失调;
长时间情绪抑郁。


 142865
142865 4
4 135011
135011 4
4 91484
91484 3
3 85841
85841 4
4 80781
80781 3
3 2021-12-12
2021-12-12 18851
18851 3
3